NCCN 2025.V2.0 | 胆道癌的诊断与精准治疗
- boke
- 2026-03-24
- 10:52 上午
提起恶性肿瘤,大家对肺癌、胃癌、乳腺癌耳熟能详,却对藏在腹腔深处的胆道癌知之甚少。这类肿瘤位置隐蔽、早期几乎没有特异性信号,确诊时大多已是中晚期,恶性程度高、治疗难度大,被称为“小癌王”。
一、胆道癌概述
胆囊癌和胆管癌(肝内胆管癌及肝外胆管癌)均为高度致死性癌症,二者统称为胆道癌(BTC)。BTC约占所有消化道恶性肿瘤的3%,每年约占全球癌症相关死亡人数的2%。全球发病率低但高发区(泰国、中国等)显著偏高,肝内胆管癌发病率呈持续上升趋势[1]。BTC是一种高度异质性恶性肿瘤,容易复发,预后差,5年生存率不足5%。
病因与危险因素:
合并慢性炎症的胆囊结石病是胆囊癌最常见的危险因素,且患病风险随结石体积增大而升高。其他危险因素包括:胰胆管合流异常、胆囊息肉(直径>1cm)、慢性伤寒感染、原发性硬化性胆管炎及炎症性肠病。
有证据表明,原发性硬化性胆管炎、胆管慢性结石病(肝内胆管结石)、胆管囊肿和肝吸虫感染是胆管癌的明确危险因素。
肝内胆管癌的危险因素与肝细胞癌相似,包括:乙型肝炎病毒(HBV)感染、肝硬化、糖尿病、肥胖、饮酒和吸烟。
二、胆道癌诊疗方案
胆囊癌
胆囊癌是胆道癌中最常见的解剖学亚型,绝大多数胆囊癌为腺癌。其发病率随年龄增长呈稳步上升趋势,女性发病率高于男性;胆囊癌的特征为易发生局部浸润、血管侵犯、区域淋巴结转移及远处转移。
1
术中意外发现可疑肿块(具备肝胆外科专业知识和技术能力)
评估:术中分期±活检,判断病变为可切除或不可切除。
治疗:
可切除治疗:胆囊切除术+肝叶整块切除+淋巴结清扫,若胆管受累则联合胆管切除。
不可切除治疗:活检(若未做)+分子检测,后续可选择全身治疗(首选)、临床试验、姑息放疗,或最佳支持治疗。
术后/后续管理:
可切除者:术后行多期腹盆腔CT/MRI、胸部CT,监测CEA/CA 19-9,进入辅助治疗与监测。
不可切除者:评估治疗反应,有效则重新考虑手术 / 局部治疗,进展后更换后续全身治疗。
2
术中意外发现可疑肿块(不具备肝胆外科专业知识和技术能力)
评估:术中分期±活检,转诊至肝胆外科专科
术后检查:病史查体、多期腹盆腔CT/MRI、胸部CT、肝功能、肝储备评估,考虑CEA/CA 19-9,外科会诊。
治疗:同术中意外发现可疑肿块(具备肝胆外科专业知识和技术能力)。
3
病理回顾发现的偶发胆囊癌
分层与评估:
T1a(切缘阴性):仅需观察随访。
T1b或T1a(切缘阳性)/胆囊管淋巴结阳性:多期腹盆腔CT/MRI、胸部CT,考虑分期腹腔镜,判断可切除性。
治疗:
胆囊管淋巴结阳性:可考虑新辅助全身治疗或临床试验后,再进行肝切除+淋巴结清扫±胆管切除
T1b或T1a(切缘阳性):同术中意外发现可疑肿块(具备肝胆外科专业知识和技术能力)。
4
影像学发现胆囊肿块
评估:病史查体、多期腹盆腔CT/MRI、胸部CT、肝功能、肝储备评估,考虑CEA/CA 19-9、分期腹腔镜,外科会诊,判断可切除性。
治疗:同术中意外发现可疑肿块(具备肝胆外科专业知识和技术能力)。
5
黄疸/转移性胆囊癌
评估检查 :
黄疸:病史查体、肝功能、胸部CT、多期腹盆腔CT/MRI、胆管造影,外科会诊,考虑CEA/CA19-9、分期腹腔镜,先进行胆道引流缓解梗阻,再判断可切除性。
转移性场景评估:活检+分子检测。
治疗:
黄疸:同术中意外发现可疑肿块(具备肝胆外科专业知识和技术能力)。
转移性胆囊癌:全身治疗、临床试验或最佳支持治疗。
6
胆囊癌术后治疗与监测
根据手术切缘状态和区域淋巴结状态分层,指导术后辅助治疗与长期随访。
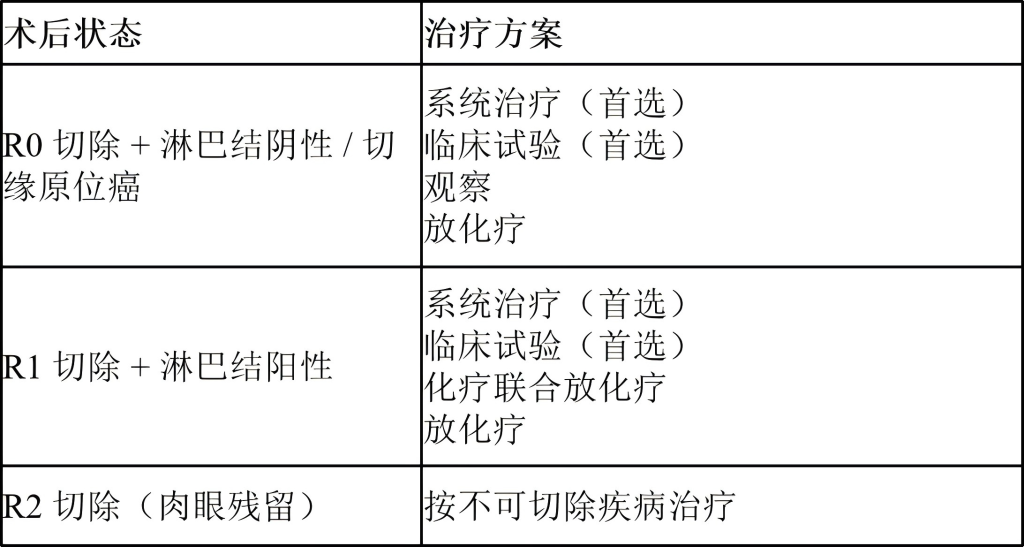
监测:
影像学监测:前2年每3–6个月复查,之后每6–12个月复查至5年,或根据临床需要调整。
肿瘤标志物监测:根据临床情况监测CEA和CA 19-9。
复发后处理:复发患者需重新进行初始临床表现评估。
胆管癌
胆管癌是起源于胆道上皮的肿瘤,90%以上为腺癌,根据生长方式可分为三种主要组织学类型:肿块型、沿管浸润型和管内生长型。胆管癌可发生于胆道系统的任何部位,临床上通常分为肝内胆管癌和肝外胆管癌,其中肝外胆管癌更为常见。
肝内胆管癌
核心特征:孤立性肝内病灶(影像学提示恶性但不符合肝细胞癌特征)
评估检查:
多学科评估:联合多学科团队综合研判。
基础检查:病史与体格检查(H&P);胸腹/盆腔增强CT/MRI(首选)或增强超声;胸腹部增强CT;
实验室检查(肝功能LFTs、肿瘤标志物CEA、CA 19-9、甲胎蛋白)。
其它检查:内镜检查(食管胃十二指肠镜、结肠镜);病毒性肝炎血清学检测;外科会诊;必要时行活检;转诊肝病专科。
完成上述评估后,明确病灶分为可切除、不可切除、远处转移,根据病灶分层进行治疗。
1
可切除病灶
核心治疗:分期腹腔镜评估+手术切除+区域淋巴结清扫,可考虑消融治疗。
后续管理:进入辅助治疗与监测阶段。
2
不可切除/远处转移病灶
首选方案:系统治疗、临床试验(优先)。
可选方案:化疗联合放化疗、局部区域治疗、动脉导向疗法、放疗(RT);可考虑肝移植中心转诊、最佳支持治疗。
疗效监测:评估治疗反应,可重新评估是否可行切除/局部治疗;疾病进展后采用二线系统治疗,评估肝移植可行性。
依据术后切缘状态分层治疗:
R0:可选全身治疗、临床试验、观察随访。
R1/区域淋巴结阳性:全身治疗、临床试验,可联合化疗+放化疗、单纯放化疗。
R2:参照不可切除病灶方案处理。
3
监测方案
术后前2年:每3-6个月进行胸/腹/盆增强CT/MRI。
术后2-5年:每6-12个月复查上述影像学检查,或根据临床指征调整监测频率。
肝外胆管癌
核心特征:腹痛、黄疸、肝功能异常、影像学提示胆道梗阻或异常。
评估检查:
多学科会诊+病史体格检查(H&P)
影像学检查:多期腹盆腔增强CT/MRI、胸部CT、胆道专用成像、胆管造影
实验室检查:肝功能(LFTs)、肿瘤标志物(CEA、CA 19-9)、血清IgG4(排除IgG4相关硬化性胆管炎)
其他:外科会诊、内镜超声(EUS)评估
完成上述评估后,明确病灶分为可切除、不可切除、远处转移,根据病灶分层进行治疗。
1
可切除病灶
术前:手术探查,可考虑腹腔镜分期、术前胆道引流。
治疗:手术切除+区域淋巴结清扫。
后续:进入辅助治疗与监测阶段。
2
不可切除/远处转移病灶
术前:胆道引流(必要时)、活检(明确移植状态后)、分子检测、肝移植中心转诊。
治疗:全身治疗、临床试验、化疗联合放化疗、单纯放化疗、姑息性放疗、最佳支持治疗。
疗效评估:重新评估手术/局部治疗可行性,若疾病出现进展,进行后续治疗。
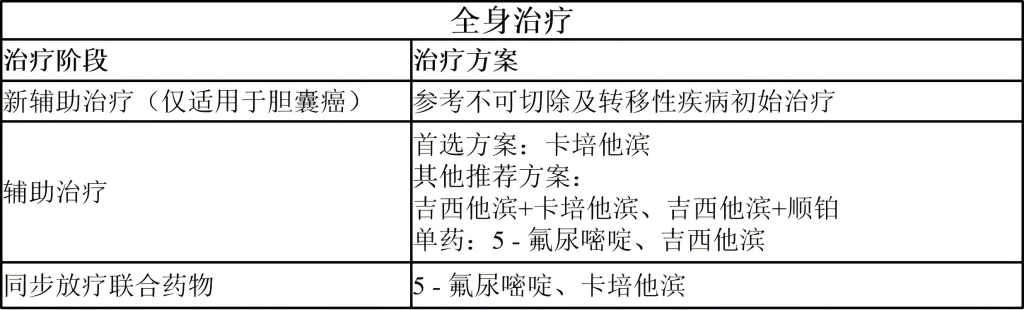
依据术后切缘与淋巴结状态分层:
R0切除(切缘阴性/淋巴结阴性/切缘原位癌):全身治疗(首选)、临床试验(首选)、放化疗、观察
R1切除(切缘阳性/区域淋巴结阳性):全身治疗(首选)、临床试验(首选)、化疗+放化疗、放化疗
R2切除:参照不可切除病灶治疗方案。
3
监测方案
前2年:每3–6个月进行影像学检查。
2–5年:每6–12个月复查,或根据临床情况调整频率。
胆道癌不同阶段治疗方案
三、胆道癌分子检测
(一)遗传相关遗传变异
虽然大多数胆道癌被认为是散发性的,高达10%-15%的BTC可能与遗传性癌症易感综合征相关。最近的研究评估了大量胆道癌患者的生殖系突变试验,发现大约9%-11%的BTC(包括肝内/肝外胆管癌和胆囊癌)中存在高至中度突变的有害生殖系突变,其中BRCA 2突变的患病率最高。
对于BTC患者,若出现以下任一特征,应考虑转诊进行遗传咨询并评估生殖系检测:
诊断时年龄较小;
个人或家族有强烈癌症史;
无已知肝病风险因素;
肿瘤检测中发现疑似生殖系来源的突变。
对于携带已知癌症易感综合征(如Lynch综合征、遗传性乳腺-卵巢癌综合征等)相关生殖系突变的患者,目前尚无足够证据支持需针对BTC的筛查。关于遗传咨询和检测的进一步建议可参考《NCCN遗传/家族性高风险评估指南:乳腺、卵巢、胰腺和前列腺》及《NCCN遗传/家族性高风险评估指南:结直肠、子宫内膜和胃》。
(二)详细基因检测建议
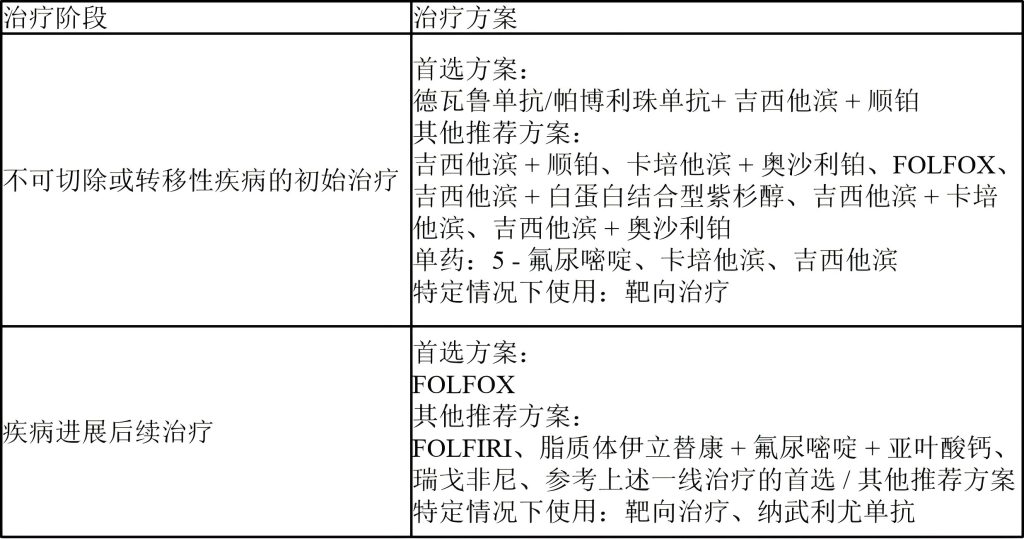
对于全身治疗的不可切除或转移性BTC患者,建议进行全面的分子检测。
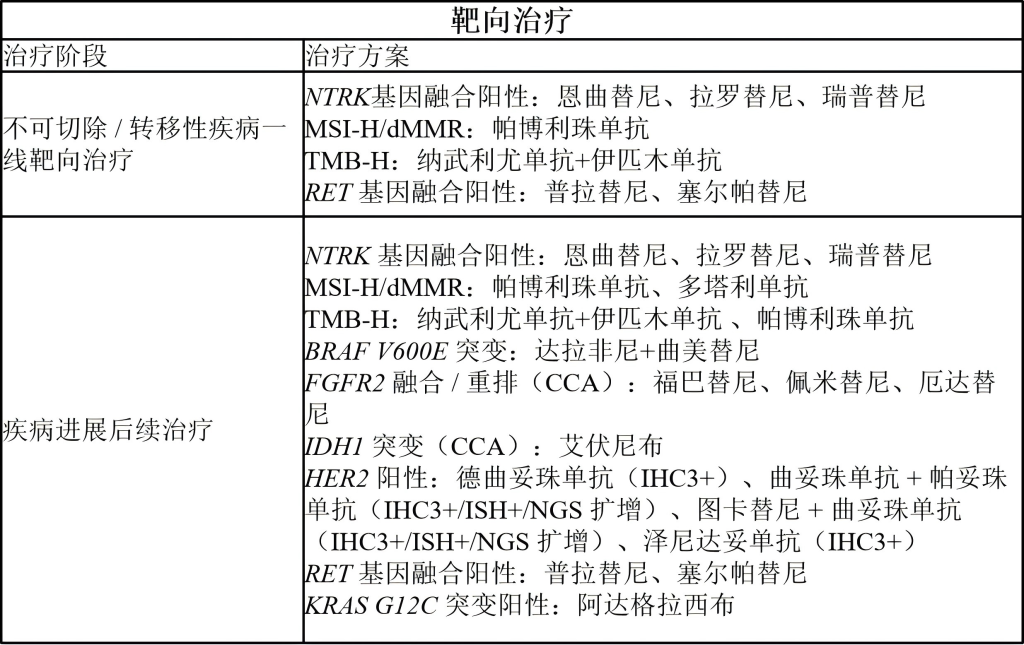
1.NTRK基因融合
检测人群:对于不能切除或转移性胆囊癌、肝内胆管癌或肝外胆管癌的患者,推荐进行NTRK融合检测。
检测方式:NGS
2.MSI-H/dMMR
检测人群:所有不可切除或转移性胆囊癌、肝内胆管癌及肝外胆管癌患者,均应接受 MSI或MMR缺陷检测。
检测方式:IHC、NGS、PCR
3.TMB-H
检测人群:基于晚期实体瘤的临床获益证据,所有不可切除或转移性胆囊癌、肝内胆管癌及肝外胆管癌患者,均应接受TMB检测。
检测方式:NGS
4.BRAF V600E突变
检测人群:所有不可切除或转移性胆囊癌、肝内胆管癌及肝外胆管癌患者,均推荐进行BRAF V600E突变检测。
检测方式:NGS、PCR
5.FGFR2融合或重排
检测人群:所有不可切除或转移性肝内/肝外胆管癌患者,均推荐进行FGFR2融合或重排检测;对于不可切除或转移性胆囊癌患者,建议考虑该检测。
检测方式:NGS、FISH
6.IDH1突变
检测人群:所有不可切除或转移性肝内/肝外胆管癌患者,均推荐进行IDH1突变检测;对于不可切除或转移性胆囊癌患者,建议考虑该检测。
检测方式:qPCR、NGS
7.HER2过表达/扩增
检测人群:所有不可切除或转移性胆囊癌、肝内胆管癌及肝外胆管癌患者,均推荐进行HER2(ERBB2)过表达/扩增检测。
检测方式:IHC、FISH、NGS
8.其它分子标志物
除上述变异外,NGS检测还可能发现其他潜在变异,这些变异可用于判断晚期BTC患者是否符合入组正在进行的临床试验的条件。目前虽无足够证据支持对所有患者进行常规检测,但已有研究在胆道癌和肝细胞癌中发现了部分变异——这类变异在其他肿瘤类型中已存在靶向治疗且获FDA批准,包括KRAS G12C突变、MET扩增,以及ALK、RET或ROS1融合等变异。
所有不可切除或转移性胆囊癌、肝内胆管癌及肝外胆管癌患者,均推荐进行RET融合检测和KRAS G12C突变检测。
伯科生物在国内已经建设了全流程国产化的高通量核酸合成与应用技术转化中心,建立了GMP厂房和ISO9001、ISO13485质量体系。已经为国内外数百家知名医院、科学研究机构、临床检验所开发了上千款Gene Panel(液相基因芯片),并配套完整的检测试剂,各项性能参数均与国际竞品相当或优于(详见附表1),在基因组、转录组、甲基化组及病原体的检测应用方向均有成熟的产品管线。
附表1: 产品简介
TargetCap® WES Onco Panel
在肿瘤临床研究与转化的检测应用中,WES(全外显子组测序)通过捕获和测序基因组中所有蛋白质编码区域(约占总基因组的1-2%),高效识别肿瘤样本中的体细胞突变、拷贝数变异及关键驱动基因。它与正常对照样本比较,能够精准筛选出与肿瘤发生、进展及耐药性相关的功能性变异,为揭示不同癌种的基因突变谱、发现潜在治疗靶点以及评估遗传易感性提供核心数据支撑。因此,WES是肿瘤基因组学研究和临床转化应用中的基础工具。
伯科设计的TargetCap® WES Onco Panel目标区域和捕获区域大小分别约为40 Mb和50M+,覆盖基因数量超20000个,其中数百个肿瘤重要相关基因编码区进一步得到覆盖增强,还包含34个融合基因的非编码区(融合基因),能够准确检出SNV、InDel等多种突变类型,实现肿瘤基因组变异的全面解析。
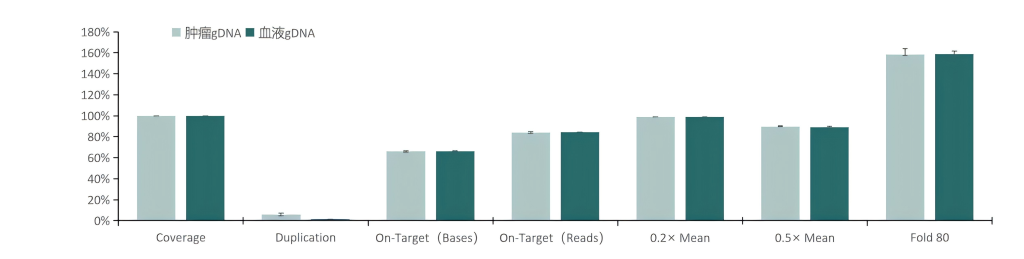
性能表现
采用肿瘤gDNA和血液gDNA样本,使用伯科TargetCap® WES Onco Panel进行杂交捕获,在捕获性能方面,伯科TargetCap® WES Onco Panel表现优异,整体Panel测序深度为500x时,肿瘤相关基因测序深度达到778x,0.2 × Mean占比均在99%左右,Fold 80为1.5-1.6之间。
整体区域QC
Onco区域QC
肿瘤液相基因芯片
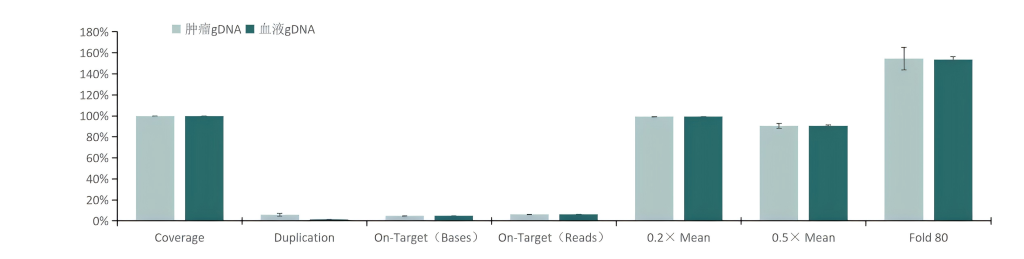
伯科设计的TargetCap® OncoGene Plus Research Panel基于美国食品药品监督管理局(FDA)批准的用于肿瘤基因检测的FoundationOne CDxTM与MSK-IMPACTTM,其覆盖702个肿瘤相关基因编码区和34个基因的非编码区(融合基因),含有6个MSI和53个化药相关位点,探针覆盖2.32Mb区间。这些区域涵盖更多基因,检测范围更泛,涉及肿瘤高频突变、肿瘤易感、药物靶向、药物耐受等多种类型基因。
性能表现
竞品评测
采用gDNA/cfDNA/FFPE/泛肿瘤800gDNA标准品文库,分别使用伯科商品化肿瘤大Panel-OncoGene Plus Research Panel与竞品肿瘤大Panel进行性能比较(二者大小相近),在捕获特异性上(On-Target)和覆盖均一性(0.2XMean)上,伯科均优于竞品。
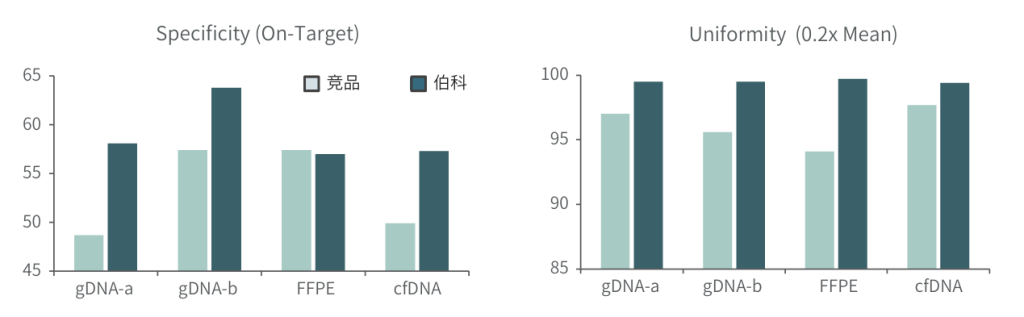
对于gDNA标准品,竞品测序35.9Gb,伯科测序19.6Gb,虽然伯科测序数据少,深度低,但二者的突变频率检出无明显差异,伯科对EGFR的19号外显子缺失变异的检出优于竞品。
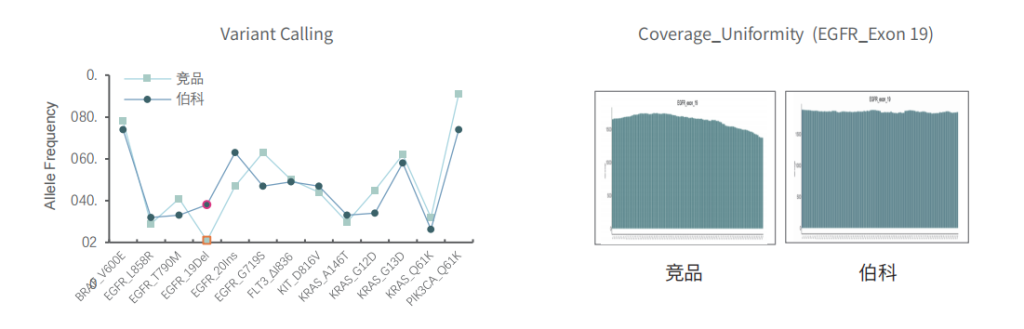
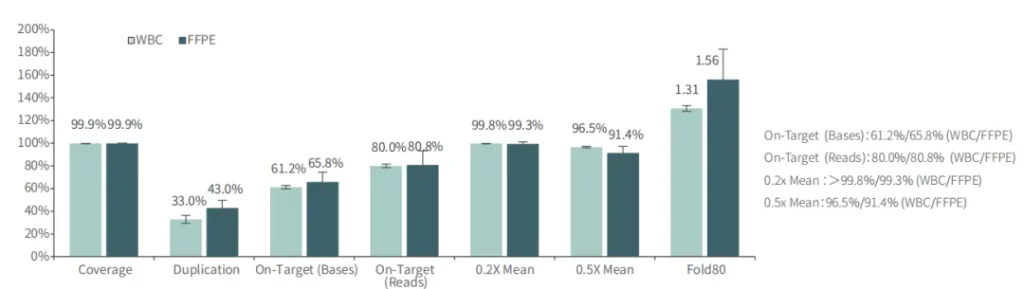
不同样本类型表现
对不同质量的gDNA样本 (WBC/FFPE, >150例),TargetCap® OncoGene Plus Research Panel表现稳定。
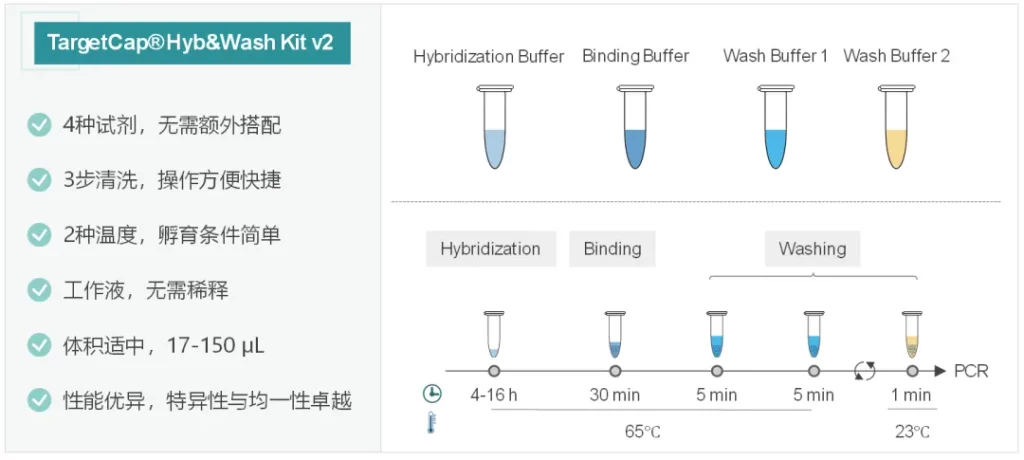
杂交与清洗试剂盒v2 简介
试剂盒概述
伯科杂交与清洗试剂盒v2 (TargetCap® Hybridization and Wash Kit v2,下文简称Hyb&Wash Kit v2)简化了试剂组分和操作流程,同时仍保持优异的捕获性能。Hyb&Wash Kit v2包含4种缓冲液组分,仅需3步清洗,操作流程更加便捷。
性能表现介绍
Ⅰ. 基本QC表现
使用NA12878和NA24694 gDNA标准品,采用三款不同大小的Gene Panel (650Kb、2.3Mb和42Mb) 对Hyb&Wash Kit v2 和 v1 进行比较测试。
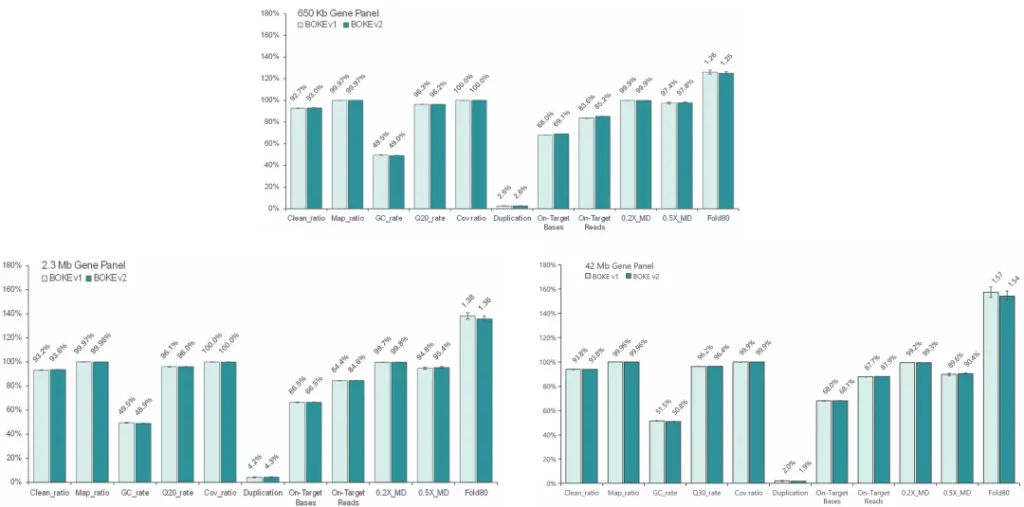
结果显示,在不同大小的Gene Panel中,对于杂交与清洗试剂盒的关键参数-中靶率和均一性,v2与v1试剂盒表现相当,v2试剂盒表现更好的均一性(0.2X_MD、0.5X_MD和Fold80)。
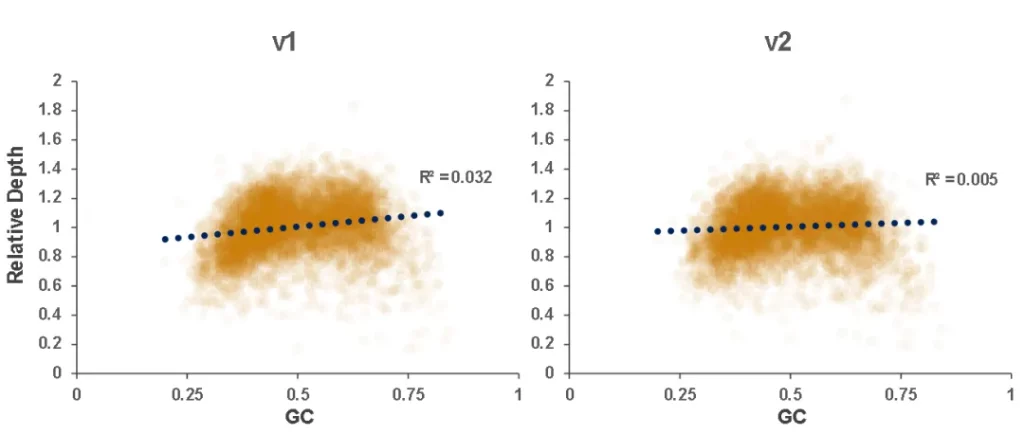
Clean_ratio、Map_ratio等基本参数两款试剂盒表现一致,由于v2试剂盒对低GC目标区域覆盖更佳,其GC_rate率略低于v1。
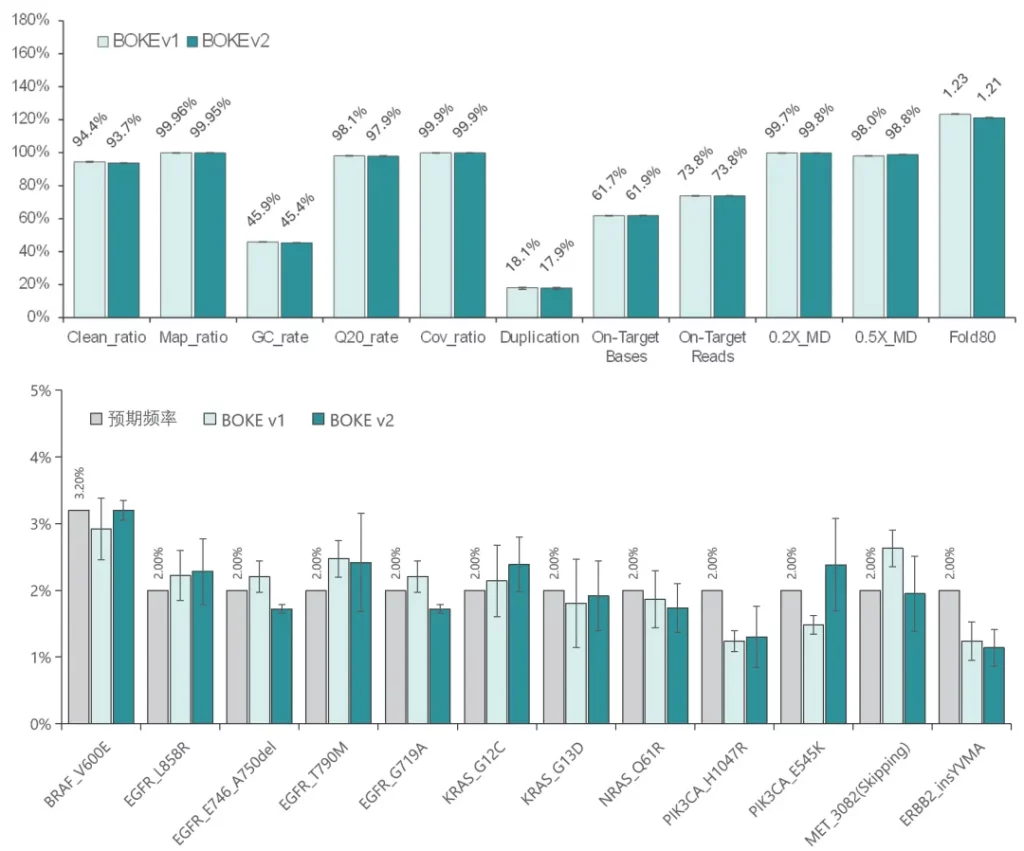
Ⅱ. 低频变异检测
使用肿瘤 SNV gDNA 标准品Ⅱ (GW-OGTM006) 对Hyb&Wash Kit v2的低频变异检测性能进行验证。GW-OGTM006 DNA标准品包含 EGFR、KRAS、NRAS、BRAF、PIK3CA、FGFR3、Her2、MET 等多个常见伴随诊断基因及位点,包含点突变、插入和缺失等多种变异类型。
采用300 Kb Gene Panel对该标准品进行捕获,捕获数据显示,v1与v2试剂盒的基本捕获性能表现相当,v2的中靶率与均一性略优于v1。同时,v1与v2试剂盒均能对12个已知变异准确检出。
参考文献:
1.Valle J W, Kelley R K, Nervi B, et al. Biliary tract cancer[J]. The Lancet, 2021, 397(10272): 428-444.
2.NCCN Clinical Practice Guidelines in Biliary Tract Cancers. (2025 Version 2).


